人工透析
みなさんこんにちは
特殊水処理機『新ん泉』の櫻井です。
さて、みなさんは人工透析というものをご存知でしょうか?
糖尿病などを患って腎臓を悪くした人は、人工透析という非常に大変な治療を受け続けなければ生命を維持することが出来ないカラダになってしまいます。
今回はこの「人工透析」について考えてみましょう。
腎不全とは
腎臓の働きのなかで一番大事なのは尿(おしっこ)を作ることです。
腎臓は体液のバランスを整えるために血液中の老廃物や塩分をろ過します。
その不要な老廃物を尿として外に排出することで、血液をきれいな状態に保つ、血液のゴミ処理場のような働きをしています。
腎臓の働きが健康な人の60%以下に低下もしくは、タンパク尿などの腎臓の異常が3か月以上続く状態を「慢性腎臓病(CKD)」といいます。
慢性腎臓病は慢性に経過するすべての腎臓病の総称であり、その段階が進んだ先に「慢性腎不全」という状態があります。
腎不全になった人は血液中の老廃物や水分などを身体の外へ出すことができなくなる(尿が出なくなる)とされています。
ただし、尿が出ていれば、腎臓も健康なのかと言えばそうではありません。
健常な腎臓は血液の浄化を行ってくれるので、尿の中には体から出てきた老廃物(=尿毒素)が含まれており、それを体外へと捨てています。
しかし、この浄化が正常に行えなくなると、尿が出ていても、その尿の中に老廃物を充分に捨てることができておらず、身体の中にどんどんたまっていく状態も腎不全の初期症状です。
腎臓は”沈黙の臓器”といわれるほど、かなり悪化しないと自覚症状が出てきません。
さらに腎臓の再生は非常に困難であるとされており、一度悪化してしまえば悪化の一途を辿ることになります。
そのため、些細なカラダの異常を事前に察知することが腎不全の早期発見に繋がります。
尿まわりで少しでも異常を感じたら、検査を受けるべきでしょう。
ちなみに健常な成人の1日の尿量は1.0~1.5ℓ です。
尿量が減少し、1日の尿量が400㎖以下になることを乏尿(ぼうにょう)、100㎖以下になることを無尿(むにょう)と呼び、逆に1日の尿量が2.5㎖以上となることを多尿と呼びます。
腎不全は大きく4期に分類されているのですが、第2期までは大きな異常はみられず、尿量が増加傾向になる程度です。
第3期に入ってから尿量が減少し、体液成分の異常とともに、さまざまな症状が現れ、はじめて腎不全であると気づくことが多いそうです。
腎臓の働き(尿毒素を尿の中に捨てる能力)が正常の15~10%以下になると生命の維持にも関わるため、人工透析が必要となってきます。
人工透析は、本来腎臓が行う役割を、「ダイアライザー(人工腎臓)」や「自身の体内にある腹膜」を利用して行なうものが有ります。
ちなみに、日本透析医学会による2020 年時点のデータでは透析導入患者の原因となった病気の第一位は糖尿病性腎症で40.7%、第2位が腎硬化症の17.5%、第3位が慢性糸球体腎炎の15.0%でした。
なお一般的に、末期の腎不全で人工透析を受けなかった場合の生命予後は、数日~数週間といわれています。
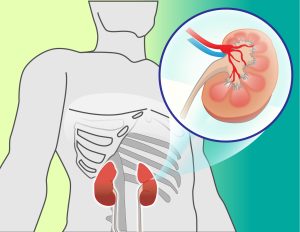
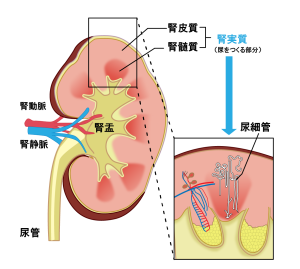
人工透析とは
透析という考え方の元となったのは羊皮紙を膜として使用することで、2つの異なる濃度の溶液を分離できるという発見からでした。
これが腎臓と同様の働きをすることが分かり、試行錯誤の末、1927年に初めて血液中の毒素を抜くことに成功しました。
透析には「透析液」と呼ばれる人工的に作り出した正常な血液に近い濃度の電解質を含んだ綺麗な体液を使いますが、これを作るためには1人あたり1回約120L~150Lという大量の水(水道水を高性能な浄水システムでろ過したもの)を必要とします。
血液を体外に送ろうとすると通常の静脈では1分間に50㎖(50cc)程度しか送り出せません。
しかし、人工腎臓による透析では1分間に200㎖の血液を体外の人工腎臓へ送り、血液を透析液で綺麗に洗う必要があります。
そこで、「シャント」と呼ばれる静脈を太く発達させる手術をします。
これによりシャント付近の血管は1分間に500㎖~1000㎖もの血液を送り出すことが可能になるそうです。
これで、透析を行うことが可能になります。
ただし、これには週に3回病院に通い、1回4~5時間程度の時間を要するため日常生活には支障が出ると言われています。
さて、なぜこれだけ時間がかかるのでしょうか。
人間の血液は体重の約8%、つまり60kgの体重の人であれば4800㎖程度です。
1分間に200㎖の血液を浄化できる人工腎臓であれば30分もかからずに終わる様に思えます。
しかし、そうではありません。
実は200㎖の血液を浄化してもその綺麗になった200㎖は残りの4600㎖の汚れた血液と再び混ざってしまうため、汚れた血液をきれいな血液で徐々に薄めていくような作業を繰り返さなくてはならず、5時間もかかってしまうのです。
透析には自身の腹膜を利用して行う腹膜透析という方法もあり、この方法の場合であれば、毎日3~4回程度に分けて(1回約30分)行えるため、人工腎臓を利用して行う透析に比べると日常生活を維持したまま行えます。
しかし、腹膜透析を長期に続けることで、生体膜である腹膜が徐々に変化し、腹膜機能が低下するため、人工腎臓による透析への移行が必要になります。
腎臓治療の未来
再生医学研究の中で最も遅れているとされているのが腎臓です。
理由は構造が非常に複雑だからです。
また研究者の間でも、腎臓は透析を行うことによって、とりあえずの延命が可能であることから、死亡に直結せず研究の緊急度が低いと認知されていました。
しかし、人工腎臓を使う透析には非常にお金がかかり、それが問題視されている部分があります。
国民一人あたりに割あてられている医療費が年間で30万円程度であるのに対し、透析患者には一人あたり年間で約500万円もの医療費が必要とされています。
しかも、腎臓は細胞が壊れてしまうと二度と再生できないため、医療費は膨らむばかりなのです。


